2025年7月号
特集1
AIとデジタルバイオマーカーが切り拓く未来――高齢者の生活のクライシスを予防しWell-beingに導くリスクコントロール技術
- バイタルデータ
- デジタルバイオマーカー
- スリープテック
高齢者の生活は、転倒や認知症などの脅威に曝され、生活のクライシスを招くリスクがあります。NTT西日本では、AI(人工知能)とデジタルバイオマーカーを用い微細な生活の変化をリアルタイムで検知し適切な介入を可能にするため、金融工学のテクニカル指標をデジタルバイオマーカーへ応用したスクリーニング技術を研究開発しました。「後ろ向き観察研究」の結果、スクリーニングとしての有効性が示唆されました。現在は、本技術を活用しリスクコントールすることで高齢者をWell-beingへ導いていくための社会実装に取り組んでいます。
梅村 和弘(うめむら かずひろ)/洞井 晋一(どい しんいち)
近藤 重邦(こんどう しげくに)
NTT西日本
高齢社会が直面する課題とデジタルヘルスの可能性
日本をはじめ世界各国において高齢化が進むことで、加齢に伴う病気の発症や骨折、慢性疾患の悪化などにより長期の介護サポートが必要な高齢者が増え、家族や地域コミュニティによるインフォーマルケアの負担も増大しています。加えて、高齢者の約4人に1人が社会的孤立を経験していると報告されています。社会的孤立や孤独は心身の健康や生活の質(Quality of Life)、さらには寿命にまで深刻な悪影響を及ぼし、その影響は喫煙や肥満、運動不足に匹敵するといわれています(1)。特に一人暮らしの高齢者は脆弱性が高く、転倒による骨折や認知症の進行、基礎疾患の増悪をきっかけに心身が衰え、セルフネグレクトや孤独死に至るリスクもあります。こうした事態を防ぐには、高齢者の重大な健康危機(生活のクライシス)要因を早期に察知し、医療・介護機関、自治体、民間サービス、家族・地域コミュニティなど関係者が横断的に連携することで、クライシスに適切に介入する体制の整備が急務です。
本研究プロジェクトでは、ウェアラブルデバイスなどICT機器から取得できるバイタルデータを活用し、高齢者の生活上のリスクをコントロールしWell-being*1へ導く新たな見守り技術の研究開発を進めています。中でも着目したのが「デジタルバイオマーカー*2」と呼ばれるアプローチです。デジタルバイオマーカーとは、従来の病院での検査などでは得られなかった、リアルタイムかつ継続的な生体データを、非侵襲的に取得・解析して健康状態の指標とするものです。例えばウェアラブルセンサを用いれば、血液検査のような負担がなく日々のバイタルデータを時系列で収集でき、大規模で高頻度のモニタリングが可能です。デジタルバイオマーカーは疾患予防や早期診断、治療効果の評価、予後予測、さらには生活の質の向上など幅広い応用が期待されています。
本プロジェクトがめざす将来像は、高齢者がバイタルデータを主体的に活用し、社会全体の支え(共助)を得ながらリスクをコントロールできる仕組みです(図1)。つまり、テクノロジの力で高齢者の生活のクライシスを未然に防ぎ、Well-beingを実現する共生社会をめざしています。その第一歩として、日常データの中でも「睡眠」に着目し、睡眠データから生活のクライシスを防ぐ技術開発に取り組みました。
*1 Well-being:身体的・精神的・社会的に良好な状態。特に、社会福祉が充実し、満足できる生活状態にあることをいいます。
*2 デジタルバイオマーカー:デジタルデバイスから得られるデータを用い、病気の進行や治療効果など、生体内の生物学的変化を定量的に把握するための指標。
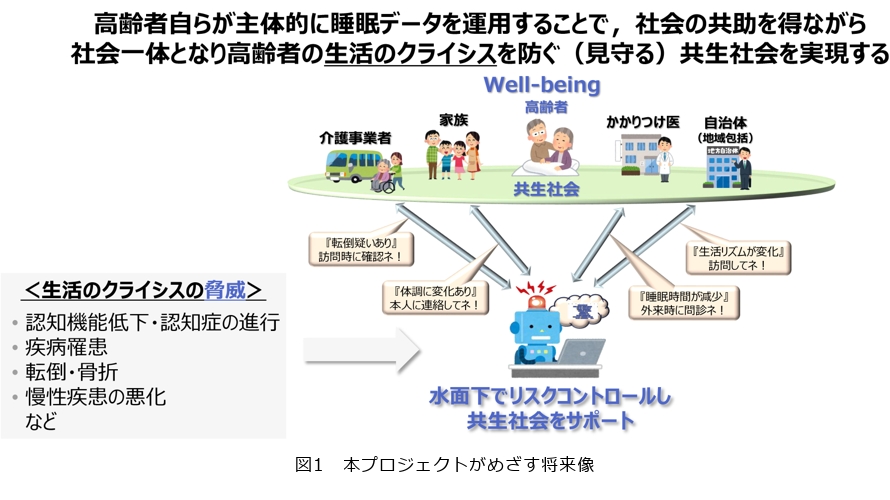
睡眠データから健康リスクをとらえる挑戦と課題
睡眠は健康維持に不可欠な休養活動で、睡眠の乱れや不足は肥満・高血圧・心疾患・脳卒中・精神疾患など多くの疾病リスクの上昇に関連します(2)~(5)。また、就寝・起床時刻や日中の仮眠時刻などの時系列パターンを分析することで、生活リズムを推察することが可能です。そこで私たちは、「睡眠データを詳しく分析することで、身体の不調や生活リズムの乱れを間接的に推察し、高齢者の生活のクライシスを予防できるのではないか」と考えました。
従来、睡眠評価にはアテネ不眠尺度(6)(7)などの主観的アンケートが中心でしたが、自己申告によるこれらの結果は個人差が大きく、ときに自分にとって必要な睡眠時間を実際より長く見積もってしまうなどの誤認もあります。その結果、主観的アンケートと客観的な睡眠検査(ポリソムノグラフィー)との相関が低いことも指摘されています(8)(9)。近年はスマートフォンやウェアラブルデバイスにより、誰もが客観的な睡眠データを得られる時代になっています。これらの技術の進展により、睡眠という身近な日常データが高齢者見守りの新たな鍵になると期待できます。
本研究では、65歳以上の高齢者の同意を得て、シート型の睡眠センサ(ベッドマットレスの下に敷くことで連続計測できる非侵襲センサ)を用いて睡眠データを収集しました。約350名分のデータを用いた「後ろ向き観察研究(レトロスペクティブ研究)*3」として、1分単位のバイタルデータ(睡眠状態:睡眠・覚醒・離床、心拍数、呼吸数など)と、介護・診療記録にある生活上のイベント情報(転倒・骨折、認知症の症状悪化、基礎疾患の悪化などのクライシス因子)を統合し解析に供しました。さらに日次の睡眠指標(総睡眠時間や入眠・覚醒・中途覚醒時刻など)も算出し、睡眠状態を多角的にとらえました。
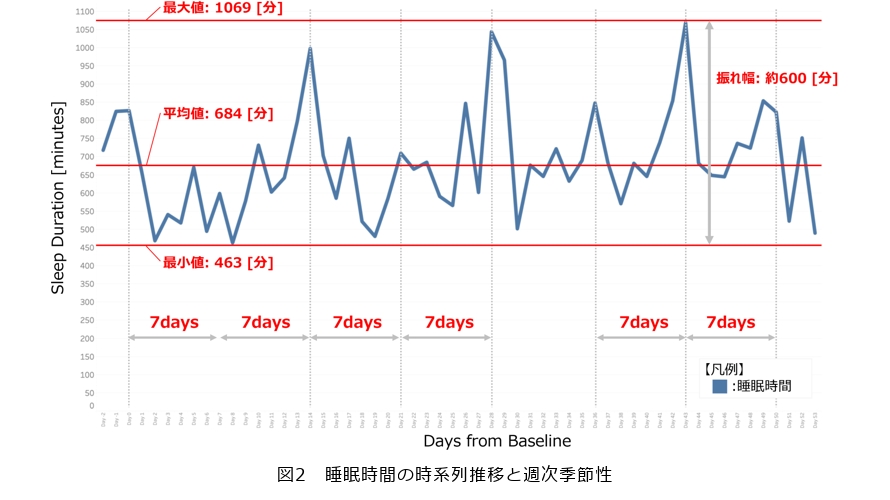
解析を進める中で浮かび上がったのは、高齢者の睡眠データが持つ特徴的な変動パターンです。第1に、日々のばらつき(ボラティリティ*4)が非常に大きい点です。ある高齢認知症患者の睡眠時間を観察すると、日によって8時間から18時間近くまで変動し、標準偏差は2時間を超える症例もみられました。このように睡眠時間をはじめ中途覚醒時間、睡眠潜時など多くの睡眠指標においても日ごとのボラティリティが大きく、ある日の変化が日常的な誤差なのか、健康上の異変によるものなのかを見極めるのは容易ではありません(図2)。
第2に、週単位の周期性(週次季節性)*5です。解析すると7日周期で睡眠パターンに規則性が現れるケースが多く、この週次季節性は平日と週末の生活サイクルの違いや、高齢者では週1回のデイサービス利用など定期的な活動が主因と考えられます(図2)。そこで、本研究ではこうした7日周期のパターンによるノイズを低減しつつ長期トレンドを把握するため、解析の単位期間(ウィンドウ)を従来の月単位ではなく28日(7日×4週)や91日(7日×13週)といった7日周期に整合する長さに設定することで、週次季節性によるばらつきを平滑化する工夫をしています。
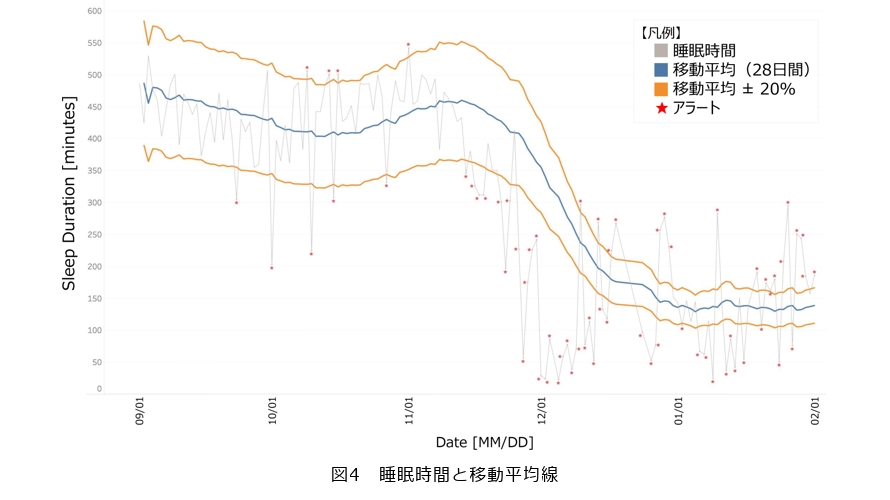
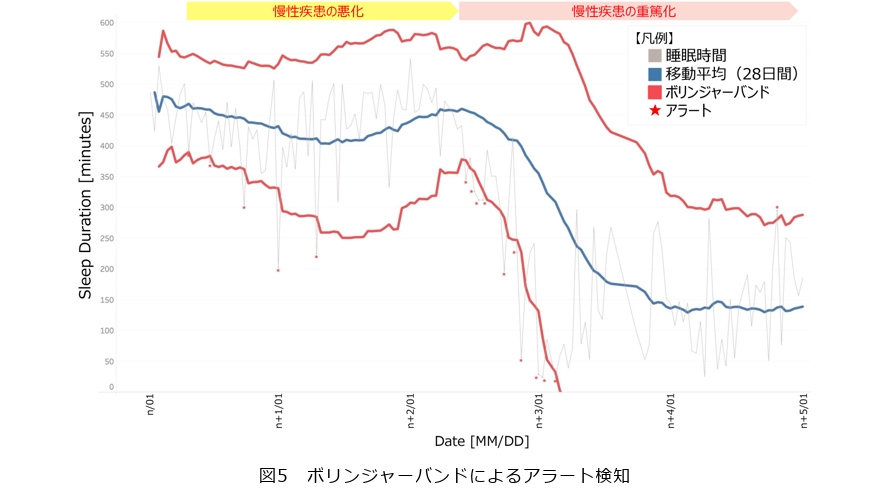
しかしながら、睡眠データのボラティリティが大きくノイズが多いという特性は、従来手法において「クライシスの検知」を困難にする要因となっていました。従来の睡眠モニタリングの例では、「総睡眠時間があらかじめ定めたしきい値を超えた場合」を異常とみなしアラート(警告)を出すことが一般的でした。または「直近n日間の平均値の±20%の幅を超えた場合」など、一定幅のバンドを設定してその範囲外を検知する方法も用いられます。しかし画一的なしきい値では、ボラティリティを十分考慮できないため、大きなボラティリティを示す人では通常範囲内のノイズさえ頻繁に異常と判定されてしまう一方、真に異常な変化との区別が困難であるという課題がありました(図3)。その結果、アラートの頻発による信頼性低下や、重要なサインの見逃しによりシステムの有用性が損なわれかねません。現場で有用な見守りシステムとするには、利用者の身体に生じた異変を的確なタイミングで検知できるアルゴリズムが求められていました。
*3 後ろ向き観察研究:過去にさかのぼってデータを収集し、疾患や障害の原因を検討する研究方法。症例対照研究ともいいます。
*4 ボラティリティ:数値やデータのばらつき具合のこと。
*5 週次季節性:週単位で繰り返すパターンのこと。
金融工学の分析手法を応用した新たなアプローチ
こうした課題に対し、本研究が着目したのが「金融工学のテクニカル分析手法」(10)を睡眠データ解析に応用するというアプローチです。テクニカル分析とは、もともと株式投機における価格変動のトレンド分析で培われ、長年にわたり体系化されてきた時系列データ分析の手法群です。私たちは、この分析手法を睡眠データに適用することで、睡眠の長期的なトレンドを的確に把握し、かつ生活のクライシスを高い感度と特異度で検出できるのではないかと考えました。つまり、日々揺れ動く睡眠データの中から異常の兆候を逃さずとらえつつ、日常のばらつきに起因する誤検出を低減することをめざしたのです。
本研究の最大の特徴は、AI(人工知能)技術に頼るのではなく、あえて既存のテクニカル分析指標のみを組み合わせて異常検知アルゴリズムを構築した点です。これは「高度な機械学習やディープラーニングを用いずとも、既知のアルゴリズムの工夫だけで有益な健康モニタリングが可能である」ことを示す挑戦でもあります。加えてアルゴリズムがブラックボックスではなく説明性・解釈性が高い点は利用者の受容性向上にもつながります。採用した主なテクニカル指標は以下です。
・移動平均(Moving Average、:MA):時系列データを平滑化し、全体のトレンドを把握する指標
・ボリンジャーバンド(Bollinger Bands:BB):平均値と標準偏差に基づく動的な変動帯域
・移動平均収束拡散(Moving Average Convergence Divergence:MACD):短期と長期の移動平均差分によるトレンド変化指標
・ゴールデンクロス・デッドクロス:上昇・下降トレンド転換点の指標
次に、これらの指標をどのように活用したのかを簡単に紹介します。
■移動平均による平滑化
高齢者の睡眠データは日々のボラティリティが大きく、全体の傾向をつかみにくいため、まず移動平均を用いデータを平滑化します。移動平均とは直近の一定期間のデータの平均値を逐次計算するもので、この平均値をつないだ線(単純移動平均線)を見ることで、もとのデータのマクロな推移を把握しやすくなります。
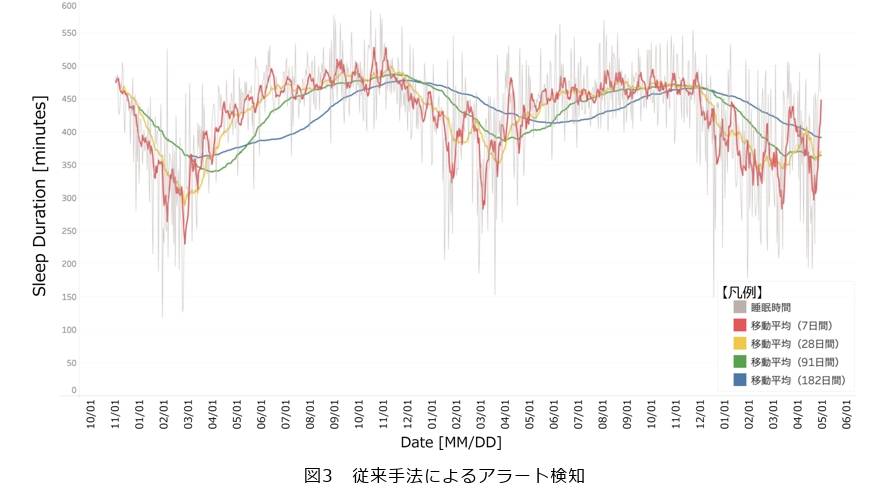
重要なのは移動平均を算出するウィンドウの選択です。注目する動きが短期的な変化なのか、中長期的な傾向なのかによって適切なウィンドウは異なります。本研究では前述のとおり、人の生活リズムに合わせ7日を一単位とする移動平均を基本に採用しました。これにより平日と週末のリズム差をならしつつ、急な睡眠変化にも追従できるバランスの良い指標となります。さらに3カ月(91日)や6カ月(182日)といった長期の移動平均線も併用し、その差分を見ることでゆるやかな体調変化を観察することも可能にしています。季節性を考慮するには1カ月(28日)や3カ月といったウィンドウ長が適することも分かりました。
このように複数ウィンドウの移動平均を組み合わせることで、睡眠データに潜む短期~長期のトレンドを俯瞰してとらえられるようにしています(図4)。
■ボリンジャーバンドによる動的しきい値
ボリンジャーバンドは時系列データの移動平均線に対し、その上下に標準偏差を基にした帯域(例えば±2σ, σ:標準偏差)を描く指標です。データがこの帯域を突き抜けたとき、それは「平常時のボラティリティの範囲を超えた異常な変化」とみなすことができます。ボリンジャーバンドでは、データのボラティリティが小さいと帯域幅も狭く(バンドが「スクイーズ」した状態)、ボラティリティが大きくなると帯域幅が広がる(バンドが「エクスパンション」した状態)という特徴があります。この自動的に広がり縮まる帯がポイントで、利用者ごとの平常時の揺らぎに応じてしきい値のほうが動的に調整されます。睡眠などバイタルデータの見守りでは、安定状態からボラティリティが急に大きくなるタイミングこそが重要な体調変化の兆候と考えられます。ボリンジャーバンドを用いることで、まさにそのボラティリティ拡大のタイミングでイベントを検知できます(図5)。従来の固定しきい値による方法では、検知の見逃しや不要な警告の増加が確認されましたが(図3)、ボリンジャーバンドでは変動の初期段階で、重要なイベントを早期に逃さずとらえることが可能となりました。
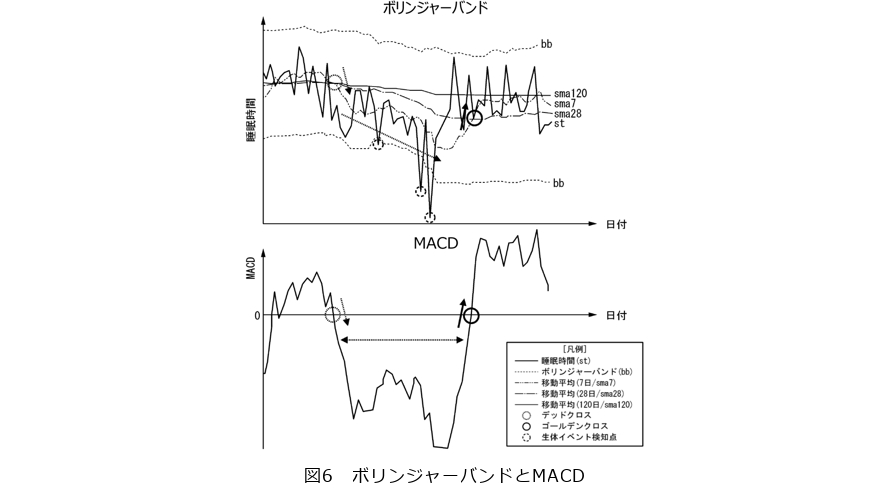
■MACDによるトレンド変化の把握
MACDは、短期移動平均と長期移動平均の差分をとることで直近のモメンタム(勢い)を表す指標で、金融分野では価格トレンドの転換点を測るのに用いられます。さらにMACDの移動平均であるシグナル線と比較し、MACDがシグナルを下から上へ突き抜けるゴールデンクロスや、上から下へ抜けるデッドクロスといったパターンで売買のタイミングをみることも一般的です。私たちは、このMACDをボリンジャーバンドによる検知の補助に活用しました。ボリンジャーバンドによって「異常な変化」が検知された場合でも、その後の傾向がどうなっているかを判断することが重要です。例えば「睡眠時間の著しい減少」が検知されたとして、それがそのまま下降トレンドを続けているのか、それとも底を打ち回復に向かいつつあるのかでは対応も変わります。そこで検知時点のMACDの動きを確認することで、検知イベントの妥当性や健康状態の変化をより立体的に判断できるようにし、複数指標を組み合わせることで異常検知アルゴリズムに厚みを持たせています(図6)。
開発したスクリーニング技術の効果
本研究で開発したイベントスクリーニング技術を睡眠データに適用した結果、従来は調整が難しかった動的なしきい値を実現し、以下のような有効性が確認されています。
・イベント検出事例:介護・診療記録に記録のあった骨折、ネフローゼの増悪、新型コロナウイルス感染症、風邪症候群について、イベントを発生当日〜数日以内に検出
・早期対応の実現:特に早期発見・早期対応が肝心なケースにおいて、イベント発生後の初期数日間だけを的確に検出し、迅速なアラート発出が可能
・不要なアラートの削減:変化が持続した際に、アラートの連発を防止
・検知精度の向上:ボラティリティに応じてしきい値を適応させノイズを除去することで、スクリーニングの感度と特異度が大幅に向上
さらに、厳選した6種のテクニカル指標だけを用いることで、金融の知識がない利用者でも直感的に理解できるインタフェースを実現しました。画面には移動平均線やボリンジャーバンド、MACDなど必要最小限の情報だけを表示し、情報量を絞って判断を支援します。パラメータも最小限に抑えながら個人の睡眠パターンに応じて調整可能とすることで、専門的な設定なしに導入・運用が可能なユーザビリティの高いシステムとしました。
残された課題
本技術のさらなる発展に向けて解決すべき課題を示します。
■技術的課題
睡眠は季節や生活環境といった交絡因子*6(ノイズ要因)の影響を受けます。筆者の調査によると、日本では夏の平均睡眠時間が冬よりも30分程度短い傾向がみられました。これらを考慮せずに長期トレンドを分析すると、体調変化との区別が難しくなり、検知精度の低下を招きます。今後は、気象や居住環境などの外部データを統合し、AIで交絡因子の影響度を自動評価・通知する仕組みを検討しています。誰もが「これは季節のせいかも」と直感的に判断できるアシスト機能を実装し、精度および信頼性の向上を図ります。
*6 交絡因子:要因と結果の両方の変数と関連がある第3の変数のこと。
■社会実装上の課題
開発した技術を現場で幅広く活用してもらうには、専門知識のないユーザにも直感的に使えるユーザインタフェース(UI)の工夫と、現場での運用ノウハウをまとめたガイドラインの整備が不可欠です。現在、介護施設や医療現場で実証実験を行い、以下の点を順次ブラッシュアップしています。
・見やすい可視化:現場スタッフや家族がひと目で状況を把握できるダッシュボード表示やレポート形式でのデータ可視化
・利用マニュアルの整備:介護現場のスタッフ向けの操作マニュアルやチェックリストを用意し、システム導入時の教育負担を軽減
こうした取り組みにより利用のハードルを下げ、現場への浸透と普及を促進していく計画です。
今後の展望──人と社会をつなぐプラットフォームへ
将来的には、本技術を単なる「異常検知システム」にとどめず、高齢者を見守る関係者をつなぐ「情報ハブ」へと発展させたいと考えています。高齢者の見守りには本人や家族、地域コミュニティ、医療・介護者が協調してかかわることが理想です。本技術が最適なタイミングで必要な情報を届け、関係者の連携を促すマネジメント役割を担います。また、WHO(世界保健機関)によれば2019年の認知症による世界経済損失は約1.3兆ドルに上り、その半分は家族によるインフォーマルケアに由来し、介護者の負担軽減は大きな社会課題であり、当事者だけでなく支える側も含めた社会全体での最適化が必要です。
そこで、本技術を対話型の生成AIなどを活用した双方向プラットフォームへと進化させていきます。これによりシステムと利用者・介護者・医療者らが対話しながらリスクを管理し、最適なケアにつなげることが可能になります。高齢者自身も日々センサから得るバイタルデータを活用し、周囲の支えとテクノロジの力で自立した生活を送ることができます。そして異変の兆候があれば、システムがいち早く検知して関係者と共有し、適切な介入によって大事に至るのを防ぎます。こうした循環を通じて、誰もが安心して長生きできる共生社会の実現に貢献したいと考えています。
本研究による技術成果は、スリープテック領域を担う事業会社であるNTT PARAVITAなどにおける事業化・事業展開を見据え検討を進めています。
■参考文献
(1) Fact sheets:“Abuse of older people,” World Health Organization, June 2024.
(2) F. P. Cappuccio, et al: “Short sleep duration and obesity: the state of the evidence and future directions,” Sleep Med. Rev., Vol.12, No.4, pp.297–310, 2008.
(3) F. P. Cappuccio, et al: “Quantity and quality of sleep and incidence of cardiovascular disease: a systematic review and meta‐analysis,” Eur. Heart J., Vol.32, No.12, pp.1484–1492, 2011.
(4) C. Baglioni, et al: “Insomnia as a predictor of depression: a meta-analytic evaluation of longitudinal epidemiological studies,” J. Affect. Disord., Vol.135, No.1–3, pp.10–19, 2011.
(5) 厚生労働省:“健康づくりのための睡眠ガイド 2023,” 2024.
(6) C. R. Soldatos, D. G. Dikeos, and T. J. Paparrigopoulos: “The diagnostic validity of the Athens Insomnia Scale,” Journal of Psychosomatic Research, Vol.48, No.6, pp.555–560, 2000.
(7) I. Okajima, Y. Komada, and Y. Inoue: “A study of the reliability and validity of the Japanese version of the Athens Insomnia Scale,” Psychiatry and Clinical Neurosciences, Vol.67, No.6, pp.434–442, 2013.
(8) K. Tsuchiyama, Y. Kumano-Narita, and M. Ikeda: “Association between Athens Insomnia Scale scores and polysomnographic sleep parameters in community‐dwelling older adults,” Sleep Biology and Rhythms, Vol.12, No.2, pp.114–121, 2014.
(9) I. Okajima, Y. Komada, and Y. Inoue: “A study of the reliability and validity of the Japanese version of the Athens Insomnia Scale,” Psychiatry and Clinical Neurosciences, Vol.67, No.6, pp.434–442, 2013.
(10) S. Achelis: “Technical Analysis from A to Z,” New York, McGraw Hill, 2000.

(左から)梅村 和弘/洞井 晋一/近藤 重邦








バイタルデータからデータドリブンで疾病を検知・予防する世界の実現に向け、大学医学部との医学的な基礎研究から技術開発、事業開発、社会実装までをトータルで取り組んでいます。